PROGRAMAS EDUCATIVOS PARA PACIENTES
Programa de Cesación del Tabaquismo de la Unidad de Neumotisiología del Hospital "Dr.J.M.Ramos Mejía"Módulo de Información
Objetivos:
*Conocer los efectos tóxicos del tabaco.
*Motivar a la persona para que deje de fumar.
*Ayudar a la persona a dejar de fumar.
La Organización Mundial de Salud ha definido al tabaquismo en 1984 como una forma de drogadependencia.
El consumo del tabaco está asociado a una dependencia:1)social:Implica la fijación de un montón de conductas y actitudes en la familia,trabajo,club,etc.;2)física:la nicotina como droga psicoactiva genera,ante su supresión,un sindrome de abstinencia con manifestaciones físicas y psíquicas;3)psicológica:por lo anteriormente dicho cuando se desea dejar de fumar se debe afrontar un problema psíquico por tener que deshacerse de pautas de conductas profundamente arraigadas.
Es de destacar una vez que la persona deja de fumar,la dependencia física desaparece en aproximadamente 15 días,la psicológica hasta pasados los tres primeros meses,y la social persiste un largo tiempo,siendo la mayor causa de recaídas al año.
Componentes del humo del tabaco
La planta del tabaco es originaria de América,y fue Colón que en 1492 la introdujo en Europa.
El hecho de fumar es un proceso basado en la combustión del tabaco,y que da lugar a dos diferentes columnas o corrientes de humo:La Principal es constituído por el conjunto de gases y partículas que la persona dirije hacia .El fumador pasivo aspira principalmente esta corriente.
Su combustión origina más de 4.000 sustancias en forma gaseosa(dióxido y monóxido de carbono,aldehídos,acroleína,nitrosaminas) y partículas (alquitrán, nicotina,tolueno,fenoles y benzopireno).
Las equivalencias con otras formas de tabaquismo son en cuanto a contenido de nicotina:1 pipa=2,5 cigarrillos
1 cigarro=4 cigarrillos
Efectos del tabaquismo
¿Qué me provoca en mi organismo?
*La expectativa de vida disminuye 10 años si fumo de 1 a 2 paquetes por día.
*El humo del cigarrillo contiene más de 40 sustancias que producen cáncer.Un fumador de hasta 20 cigarrillos por día tiene de 9 a 15 veces más posibilidades de enfermarse de cáncer,y si fuma más de 20 cigarrillos,hasta 25 veces.
*El 90% de los cánceres de pulmón son producidos por el consumo de tabaco.
*El fumador está predispuesto a otros cánceres:boca,laringe,esófago,vejiga, páncreas y riñón.
*Si fumo 20 cigarrillos por día por 20 años,tengo muchas posibilidades de desarrollar una enfermedad pulmonar obstructiva crónica(EPOC)manifestada por una sensación creciente de falta de aire ante esfuerzos cada vez menores,infecciones a repetición,etc.).
*Si continuo fumando,contribuyo a aumentar mi colesterol,y por lo tanto de desarrollar arterioesclerosis.Ello va asociado a mayor posibilidad de presentar enfermedad coronaria(infarto) dos a cuatro veces más que los no fumadores,muerte súbita,hipertensión arterial y enfermedad cerebrovascular y vascular periférica.Esta acción se hace a través del monóxido de carbono y la sensibilización por parte de la nicotina.Otras sustancias del humo del tabaco contribuyen al daño vascular.
*Si soy mujer y tomo anticonceptivos,tengo de 6 a 8 veces más riesgo de accidentes vasculares(tromboembolias).
*El fumador tiene más riesgo de padecer úlcera gástrica o duodenal,de curarla y aumenta en la reaparición de ella.
*Mi desempeño físico en actividades deportivas está seriamente disminuído.
*Me produciré un importante ahorro económico.
¿Qué le provoco a mis semejantes?
*Mientras fumo una persona al lado mío que no lo hace,aspira al cabo de una hora la misma cantidad de humo que si hubiera fumado 1 a 3 cigarrillos.
"Mi libertad de fumar termina donde empiezan los pulmones del otro"
*Los niños cuyos padres son fumadores,tienen más riesgos de infecciones respiratorias(duplica el riesgo si uno fuma,y triplica si lo hacen ambos).
*El hijo de una mujer embarazada que fuma,pesará promedio 200 gramos menos que el de una no fumadora,mayor riesgo de parto prematuro,y complicaciones perinatales.
¿Qué le provoco al medio ambiente?
*Por cada hectárea que se planta de tabaco,se tala otra para generar calor en los hornos que lo queman.Por cada 300 cigarrillos fabricados,se tala un árbol.Es decir,un paciente que fume medianamente,destruye dos árboles por mes.
Mis motivos para haber comenzado a fumar y mantenerlo son:
Mis motivos para dejar de fumar
Test de Fargeström(para valorar la dependencia)
1)¿Cuántos cigarrillos fuma al día? Menos de 15 0 punto
16 a 25 1 punto
..............................................................Más de 26.....................2 puntos
2)¿Qué cantidad de nicotina tienen sus cigarrillos?
Baja(<0.5 mg) 0 punto
Media(0.6-1.1 mg) 1 punto
Alta(> de 1.2 mg) 2 puntos
3)¿Inhala el humo? Nunca..............................................0 punto
A veces(de vez en cuando)..........1 punto
Siempre..........................................2 puntos
4)¿Fuma más frecuentemente por las mañanas que por las tardes?
Sí.....................................................1 punto
No....................................................0 punto
5)¿Cúal es el tiempo que transcurre desde que se levanta hasta que enciende el primer cigarrillo? Al despertar(menos de 30 min.)....................1 punto
Después de desayunar(más de 30 min.)......0 punto
6)¿Qué cigarrillo le produce mayor satisfacción,o le costaría más suprimir?
El primero del día...............................1 punto
Cualquier otro......................................0 punto
7)¿Fuma cuando está enfermo? Sí...................................1 punto
No.................................0 punto
8)¿Fuma en lugares prohibidos? Sí..................................1 punto
No.................................0 punto
Puntuación total:..........puntos
TRATAMIENTO
Por lo comentado con anterioridad,dependerá del grado de motivación y dependencia a la nicotina.Se determinan tres grupos:
A)Baja Motivación :
El tratamiento consiste en informarle a la persona sobre los riesgos a que se expone a continuar con el tabaco para su salud,y los beneficios que alcanzaría.Se tratará de indagar en los motivos a que lo llevaron a fumar,y en prepararlo para afrontar alguna vez el cambio.
B)Alta Motivación y Baja Dependencia a la Nicotina :
El médico va a estar a su lado para afrontar los problemas que aparezcan en su camino de deshabituación.Sigue en el punto d).
C)Alta Motivación y Alta Dependencia a la Nicotina:
La mayoría de las personas consideran como única manera de ayudar al fumador las técnicas que a continución describiremos,ignorando la importancia de todo lo dicho hasta el momento.
Por ello, es un tratamiento de segunda línea,cuando se ha intentado sin éxito el paso anterior.
Las técnicas a emplear son de dos tipos:
a)Psicológicas: Su objetivo es modificar la conducta del fumador.Se puede lograr mediante dos aproximaciones:-Aversivas:Se trata de mantener el humo del cigarrillo en la boca y garganta por 45 segundos,mientras respira por la nariz,con intervalos de descanso de 30 segundos;fumar rápido entre 3 a 5 cigarrillos en 5 minutos varias veces al día;colocar los cigarrillos que va fumando en una botella de plástico con un poco de agua,y cada vez que se quiere encender uno nuevo,se mirará y olerá la botella.Estas técnicas se usan en personas que no pueden mantener la abstinencia por otros medios.
-Refuerzo:Se trata de aumentar la motivación del paciente.Ello se logra mediante:1)Registro de cigarrillos.
2)Cigarrillos con menor nicotina.
3)Discusión de los motivos para dejar de fumar contrapuestos con los que lo hacen fumar.
4)Contrato financiero.
5)Programa de Ejercicio
b)Farmacológicas:De las diferentes drogras utilizadas para tratar le dependencia, la administración de nicotina en dosis decrecientes por vía transdérmica o bucal a demostrado ser efectiva desde hace muchos años. Recientemente otra droga, el bupropión, parece actuar sobre el cerebro generando resultados similares a la suplementación de nicotina con los parches. La nicotina suplementaria puede darse:
*Via transdérmica:(..........................................)
Parches de 10cm
2(7 mg),20 cm2(14 mg) y 30 cm2(21 mg).*Chicles:(.............................................)
Presentación de 2 mg.
Formas de Uso:
a)PARCHES
El tiempo de duración de un parche es de 24 horas aplicado sobre la piel.Se recomienda una parte del cuerpo limpia,sin vello,seca como por ejemplo:espalda,hombro,brazo,cadera.El lugar de adhesión debe de estar libre de heridas.Cada vez se debe hacer en un lugar nuevo.Ejercer una leve presión por 10 a 20 segundos.Con él se puede practicar deportes,bañarse,etc.
Se elige el de 30 cm
2 cuando el paciente fuma más de 20 cigarrillos por día,y el de 20 cuando fuma menos.Se debe dejar de fumar paralelamente,sino corriendo el peligro de intoxicación nicotínica.En el primer caso al segundo mes se debe bajar al parche de 20 por 30 días y finalmente al tercer mes al de 10.
En el caso de las personas que fumen menos de 1 paquete por día,el parche de 20 se debe usar por los primeros dos meses,y recién al tercer mes se debe bajar al de 10 cm
2 .Precauciones:La inhalación concomitante a la aplicación del parche de humo de tabaco,puede provocar síntomas de intoxicación nicotínica(náuseas,vómitos,cefalea,confusión mental,contracturas musculares).
A veces puede ponerse la piel roja,caliente sensible,por lo que dejará descansar esa parte de la aplicación del parche hasta la mejoría total.
b)Chicles: Se debe mascar un chicle cada vez que sienta necesidad de fumar,pero no deberá pasarse de 30 chicles por día(generalmente son suficientes de 8 a 12 chicles).El chicle se debe mascar lenta y suavemente,dejando segundos entre masticación y masticación(10 veces).Descanse de 1 a 2 minutos luego,con el chicle debajo de la lengua o al costado de la boca.Reinicie con la misma manera de masticar por espacio de 30 minutos.Por lo menos se lo debe usar por 3 meses,pero a veces hace falta algunos meses más a cantidades mucho menores de chicle por día.
Precauciones:Si se traga el chicle,lo eliminará por vía digestiva.Si se mastica más rápido de lo aconsejado,pueden aparecer los síntomas de intoxicación nicotínica.
c)Contraindicaciones: Niños,mujeres embarazadas,no fumadores,enfermedad coronaria inestable,arritmia severa,accidente cerebrovascular reciente,hipersensibilidad a la nicotina,enfermedades cutáneas.
d)Precauciones: Enfermedad vascular periférica,enfermedad coronaria,hipertiroidimo,úlcera, diabetes, insuficiencia renal,cardíaca o hepática
Pero a ello se va a agregar lo más importante:el médico va a estar a su lado para afrontar los problemas que aparezcan en su camino de deshabituación
El día elegido
1)Fije una fecha para comenzar a dejar de fumar,y hágasela conocer a sus familires,amigos y compañeros de trabajo,y solicíteles le recuerden su decisión de no fumar.
2)La lista que escribió con los motivos para dejar de fumar,repitala en un papel para tenerla más a mano suyo(en su billetera,escritorio,cocina,etc)en caso de necesitarla.
3)Pensá las situaciones de tu vida que te incitan a fumar y tratá de cambiarlas(ej.:retirar los ceniceros de la casa/trabajo;evita los primeros días los lugares donde se fuma mucho,etc.),escribilos en el mismo papel de antes.
4)Hace un "contrato"con alguien cercano,comunicáselo,y hacéle un regalo los primeros días de dejar de fumar con los "ahorros".
5)Sepa de antemano los síntomas del sindrome de abstinencia y cómo manejarlo.
6)Sería muy importante si en su familia alguien fuma lo acompañe en el intento,o por lo menos que lo haga lejos suyo,y no deje "rastros".
7)Programe donde y como va a empezar una actividad física programada.
8)Prepárese a cambiar la rutina diaria dentro y fuera de casa(actividades y comidas).
9)La noche anterior rodee al atado con una hoja blanca con banda elástica.
10)El día elegido:Levántese antes de su hora habitual para hacer ejercicios,una larga caminata,etc.Dúchese.
Tome mucho líquido(no menos de 3 litros en el día) ricos en vitamina C(cítricos) y alimentos ricos en la B(cereales,gérmen de trigo,arroz,pan integral).Coma ligeramente,las comidas pesadas le quitan el autocontrol.
Manténgase lo más activo durante todo el día.Evite las situaciones peligrosas.
Tenga sus manos y su boca ocupadas:lapiceras,llaveros ,caramelos ácidos o de menta,etc.
Comience con la actividad física programada.
Cambie la rutina diaria dentro y fuera de casa.
NO piense en dejar de fumar para toda la vida.Preocúpase tan sólo por el día de hoy. Piense constantemente en respetar su decisión de dejar de fumar. Acuda a su "ayudamemoria".
No ceda ni siquiera por un sólo cigarrillo.
Si siente un deseo importante.Relájese.Respire profundamente...sienta como el aire puro penetra en sus pulmones limpios,reténgalo todo el tiempo que le sea posible,sáquelo despacio y concéntrese en lo que está haciendo.Repita esto varias veces a lo largo del día.Lea las motivaciones que escribió.
11)Si llegara a fumar un cigarrillo,antes lea las motivaciones que ha escrito,y sólo después fúmelo.Anote en la hoja en blanco la hora y el día.
12)Si llegara a fumar algún cigarrillo,no ha fracasado.No se desaliente.Sólo significa que tiene que reforzar su determinación.Véalo al revés.Pienso todas las horas/días/semanas que Ud.ha podido dejar de fumar.Ud.,pues,es capaz de hacerlo.
Principales problemas a los que va que a tener que afrontar :
1)Aumento de peso:La nicotina estimulaba el centro de la saciedad.Al desaparecer,aumenta las ganas de comer.Generalmente se aumenta 10% el peso.Habrá que tener mucho cuidado con lo que se come,especialmente en los seis primeros meses.En los casos que haya una tendencia al aumento de peso,se harán dietas hipocalóricas y ayudará el ejercicio físico.
2)Sindrome de abstinencia:Como la duración del efecto de la nicotina en el organismo una vez suspendida es de 14 días(2 semanas),si se presenta el sindrome,lo hará en ese momento.Se expresa por ansiedad e irritabilidad,cambio del carácter,dificultad en la concentración y memoria,inquietud,incremento del apetito,disminución de la frecuencia cardíaca y presión arterial,aumento de la circulación periférica,necesidad imperiosa de fumar,insomnio o auemnto del sueño.Si aparecen,junto con su médico hallará la mejor forma de solucionarlo.
Algunos pacientes necesitan para solucionar el problema de la abstinencia,la administración de nicotina en forma de parches o chicles(ver próxima sección).
3)Aumento de tos y expectoración:El humo del tabaco bloquea la normal producción de moco del aparato respiratorio.La suspensión del tabaco trae aparejado un brusco renacimiento de las glándulas de su aparato respiratorio,fundamentales para la defensa de él de las infecciones y polución ambiental.Esto dura poco tiempo hasta que el organismo vuelva a regular la producción de moco.Converse con su médico como solucionarlo.
¿Me voy a sentir mejor?
A los pocos días de dejar de fumar voy a empezar a recuperar el olfato y el gusto de las comidas y de las cosas.Se me van a comenzar a blanquear los dientes lentamente,y de a poco voy a irme recuperando en la tolerancia al ejercicio.Voy a sentir que respiro más profundo,mejor.
Como complemento si presenta obstrucción bronquial de moderada a severa por el consumo de tabaco,se lo puede incluir en un Programa de Ejercicios de Rehabilitación,supervisado por un médico neumonólogo especialista en Rehabilitación Pulmonar,que le ayudará a recuperar su actividad física y mejorar su calidad de vida.
No se automedique. Concurra al médico para que le indique de que manera inteligente dejar de fumar.
Recuerde que lo principal es la VOLUNTAD Y MOTIVACION.
Objetivos del Programa
Con respecto al asma quiero:
Estar activo/a sin tener síntomas por asma. Esto incluye poder practicar deportes y tener una intensa actividad física.
Dormir toda la noche sin síntomas por asma.
Prevenir las crisis de asma.
Conocer las diferentes formas de tratamiento del asma.
Poder realizar y concretar lo que me gusta.
Para poder cumplir estos objetivos, discutiremos en los talleres:
Establecer acuerdos en el manejo del asma.
Recibir infromación básica sobre el asma.
Identificar y reducir mis desencadenantes del asma.
Aprender el uso correcto de aerosoles.
Uso del medidor de pico-flujo.
Detectar rápidamente los signos iniciales de la crisis y resolverlos.
Resolver problemas relacionados al asma en laescuela, trabajo, dportes, tiempo libre, etc.
Tus comentarios:
Qué es el Asma?
El asma es una enfermedad crónica de los bronquios con una evolución diferente en cada persona.
Qué le pasan a mis bronquios cuando tengo síntomas?
Se inflaman
Se vuelven más "sensibles" a diferentes situaciones: frío, humos o gases, pólenes, virus, tabaco, etc.
Se estrechan y esto produce dificultad del pasaje del aire por su interior, y aparece la fatiga o falta de aire (disnea), tos seca intermitente y silbidos en el pecho (sibilancias). Esto es más frecuente de noche, en las horas de la madrugada (entre las 4 y las 8 de la mañana).


Qué síntomas puedo tener?
Falta de aire o disnea.
Silbidos.
Tos seca intermitente, o con expectoración blanca, pegajosa, en perlas.
Dolorimiento en el pecho.
Acortamiento de la respiración.
Qué pasa en una respiración normal?
Al respirar, el aire ingresa por la nariz y luego baja más caliente y limpio, y entra a la vía aérea (tráquea y bronquios) hacia los pulmones. Allí se oxigena la sangre y se espira en sentido contrario.
Qué pasa en una respiración de un episodio de asma?
El asma, como ya se dijo, sólo afecta a los bronquios. Estos se inflaman, se estrecha la vía aérea por edema y mucosidad y los músculos de alrededor del bronquio se contraen (broncoespasmo) y achican aún más el pasaje del aire, dificultando la respiración.
Cuál es la causa del asma?
Una causa única de asma no es conocida por la ciencia hasta este momento.
Se sabe que hay más frecuencia de asma en los familiares directos, pero esta no es la regla.
Generalmente se unen varios problemas para que aparezca y en todas las personas es diferente. Estos factores desencadenantes deberán ser buscados por vos y tu médico de cabecera.
Hay cura para el asma?
Depende de cada caso en particular, según los cambios que uno pueda realizar en su vida y del adecuado tratamiento de tu equipo médico.
¿Cuales son los desencadenantes de las crisis de asma?
Cualquiera de los siguientes items prodría producir síntomas de asma.
No son los mismo en cada persona.
Polvo ambiental
Acaros y hongos
Polución ambiental
Humo de tabaco
Situaciones emocionales
Risa, llanto
Pelos o plumas (aves, gatos,perros y pequeños roedores)
"Spray" de cabello, cosméticos, productos de limpieza e insecticidas
Pintura, perfumes, lavandina
Infecciones de la vía aérea
Ejercicio
Pólenes de pasto y árboles
Cambios de humedad y temperatura.
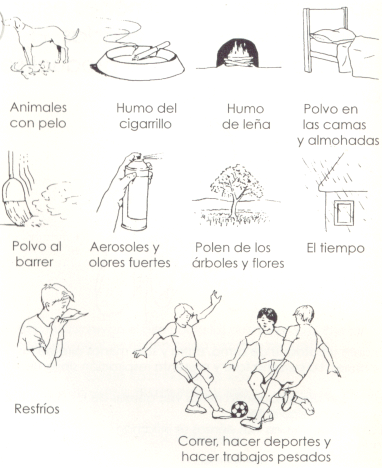
Anote sus desencadenantes identificados:
..............................................................
..............................................................
...............................................................
...............................................................
...............................................................
................................................................
................................................................
¿Cómo se pueden prevenir los episodios de asma?
Básicamente tenés que trabajar en:
Realizar el tratamiento indicado por tu equipo médico
Según las pautas de automanejo, reconocer y tratar precozmente cuando aparecen los primeros síntomas de una crisis, diferenciando aquéllos que podés manejar sólo de los que debes concurrir a ver a tu médico.
TRATAMIENTO FARMACOLOGICO DEL ASMA BRONQUIAL
Los medicamentos no son iguales para todos los pacientes, pero generalmente se usan dos tipos de medicamentos:
1-Para aliviar los síntomas. Se llaman broncodilatadores. Relajan el músculo que está contraído alrededor el bronquio. Pasado su efecto vuelve al estado basal anterior (4 a 6 Horas). Son aliviadores temporarios pero rápidos de los síntomas.
MI MEDICACION BRONCODILATADORA ES:................................................
2-Para prevenir las crisis. Son preventivos. Se llaman antiinflamatorios inhalados, y para que hagan efecto se deben usar crónicamente, según la prescripción médica. Atacan el asma desde el principio: la inflamación. Son lentos en empezar a actuar (2 semanas y alcanzan su máximo efecto a las ocho semanas aproximadamente).
MI MEDICIACION PREVENTIVA ES :.........................................................
3-En los ataques agudos y severos el médico puede indicar por un corto período corticoides orales que desinflamará rápidamente los bronquios evitando una consulta a guardia o internación.
Pero es sólo el médico el único capacitado para decidirlo. No se debe autoadministrar esta medicación, salvo expresa orden del médico.
4- Existen otros remedios como broncodilatadores orales como la teofilina aminofilina( ) que se usa especialmente para el asma nocturno, y otros broncodilatadores inhalados como los anticolinérgicos( )
Hacen daño los medicamentos para el asma?
Para los broncodilatadores existe la creencia que provocan problemas cardiológicos y generan con el uso crónico adicción y dependencia.
Con respecto a los problemas cardiológicos, en las dosis convencionales (2 aplicaciones de aerosol o 20 gotas de la solución para nebulizar hasta cada 4 a horas) jamás se ha reportado su toxicidad. No hay evidencia científica que el uso crónico genere adicción y dependencia, más bien que si un paciente debe requerir uso frecuente de broncodilatadores, no es por adicción y dependencia sino porque su vía aérea está inflamada y necesita medicación preventiva. Una vez instalada el paciente disminuye hasta desaparecer la administración de broncodilatadores. Desapareció la dependencia? o lo que desapareció fue la inflamación que provocaba broncoespasmo y requerimiento de broncodilatadores?
Qué efectos colaterales tienen los aerosoles?
Los broncodilatadores provocan temblor fino en las manos y palpitaciones, señal que la droga se ha absorbido y está haciendo efecto beneficioso sobre el pulmón. Los buches posterior a la administración y la correcta aplicación del aerosol, disminuyen estos efectos colaterales.
Los preventivos a dosis moderadas a importantes pueden provocar disfonía o dolor de garganta por crecimiento de un hongo. Para dsiminuir su incidencia se lo debe usar antes de las comidas con enjuague y buches luego de su aplicación. Cuando se deben aplciar dosis importantes se debe usar aerocámaras.
Qué efectos colaterales tienen los corticoides orales o inyectables?
Más arriba decíamos que no a la automedicación. Provocan su uso crónico mayor riesgo de úlcera gastroduodenal, aumento de peso, cataratas, inmunosupresión, menor crecimiento en los niños, osteoporosis y peligro de fracturas, hipertensión arterial y edemas, aumento del azúcar circulante(diabetes), acostumbramiento hormonal (se atrofian tus glándulas adrenales no pudiendolo suspender bruscamente so peligro de muerte), trastornos en la piel, aumento del apetito y de peso.
Cómo realizar una correcta inhalación del aerosol?
Agite el aerosol y retire la tapita.
Coloque el aerosol vertical entre el pulgar y el índice con la boquilla hacia abajo, frente a la boca abierta (5 a 10 cm), con la lengua afuera (sepa que algunos lo recomiendan entre los labios). También algunos médicos recomiendan su uso dentro de la boca (como en la foto). Se recomienda la primera.
Inhale y sincrónicamente pulse el aerosol, una sóla vez respirando para adentro en forma lenta y profunda hasta su máxima capacidad respiratoria.
Mantenga la respiración unos 10 segundos aproximadamente.
Exhale lentamente contra los labios entrecerrados

¿Es igualmente efectiva el aerosol y la nebulización?
Realizadas ambas maniobras en forma correcta son igualmente efectivas. Las ventajas del aerosol son su practicidad para realizarlo en cualquier ámbito (fuera del hogar), evitar el costo y disponibilidad del equipo de nebulización.
¿Cómo se usa un espaciador o aerocámara?
Existen dispositivos que se colocan entre la boca y el aerosol para mejorar la calidad de la maniobra y se llaman "espaciadores o aerocámaras". Disminuyen la incidencia de efectos colaterales cuando se medica a altas dosis drogas preventivas.
Se usa de la siguienye manera:
Se coloca el aerosol en el extremo distal (alejado del paciente) y se agita.
Se vacía de aire en una espiración normal (sacar el aire para afuera)
Se coloca los labios alrededor del extremo proximal del espaciador o aerocámara y se pulsa el aerosol.
Se aspira lentamente hasta completar la máxima capacidad pulmonar.
Se mantiene el aire contando hasta 10.
Se saca el aire lentamente, volviendo a aspirar del espaciador/aerocámara en dos oportunidades más (sin volver a apretar).
¿Existen otros dispositivos para inhalar la medicación?
En nuestro país existen otros sistemas que administran la medicación: Turbohaler e Inhaler (similar a un silbato) que entregan medicación en polvo cuando el paciente inspira rápidamente hasta llenar completamente los pulmones; Rotadisk y Diskus (disco) que entregan también polvo; Autohaler y el Nebuhaler que a través de una válvula inspiratoria sólo entregan el aerosol si el paciente inspira adecuadamente.
¿Cómo realizar una correcta nebulización?
En adultos o niños mayores de dos años se debe realizar con una pieza o pipeta bucal (descartar las nasales o faciales), colocada en el dorso de la lengua con la boca abierta, respirando a través de ella el contenido de la nebulización (10 minutos). En los niños menores a dos años se debe usar la máscara facial.
¿Qué tipo de nebulizadores existen?
Son de dos tipos: a) por jet de aire comprimido; b) ultrasónicos. Los primeros vehiculizan la medicación a través de oxígeno (hospital) o aire comprimido (domiciliario u hospital). Es ideal realizarla a través de un flujo de 8 L/min.
¿En quienes se debe usar?
En niños menores de cinco años, en aquellos pacientes con dificultad en hacerse la administración correcta de aerosol incluso con aerocámara, y en ataques de asma severos.
¿Cómo debo mantener limpio el nebulizador?
La limpieza evita infecciones y hace durar más el material usado. La pieza bucal debe lavarse con agua caliente durante 30 segundos luego de cada uso. Secarlo con toallas descartables y conectándolo al nebulizador por 30 segundos. Guarde la pipeta adentro de una bolsita de plástico. Mantenga cubierto al nebulizador. No lave las tubuladuras.
Una vez por día lave con agua caliente y jabón blanco (ropa) la pieza bucal y enjuáguelo con abundante agua caliente. Séquelo con toallas descartables y conéctelo al nebulizador por 30 segundos.
Una o dos veces por semana sumerja por 30 minutos la pieza bucal en una solución una parte de agua destilada y dos de vinagre blanco. Séquelo de acuerdo a lo ya comentado.
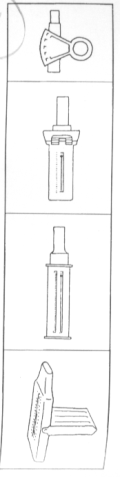
COMO USAR EL MEDIDOR DE PICO FLUJO?
PLAN DE AUTOMANEJO
¿Qué es el medidor de pico flujo espiratorio?
Es un dispositivo personal, portátil, que sirve para medir la función pulmonar (similar a una espirometría).
¿Para qué sirve?
Permite determinar horas o días antes que Ud. se de cuenta por los síntomas, la aparición de broncoespasmo. Así ajusta antes su medicación abortando un episodio agudo.
¿Quién lo debe usar?
Todo paciente con asma moderado a severo debe usarlo y los niños mayores de 5 (a partir de los 3 años).
¿Cómo se usa?
Colocar el medidor en cero. Respirar profundamente, colocar el medidor entre los labios y soplar fuerte y rápido (tomando la precaución de no colocar la lengua adentro). Previo a la administración de broncodilatadores, se deben hacer tres mediciones, tomando la mejor para la anotación. Se debe registrar a la mañana, y noche por lo menos durante dos semanas.
Encontrá tu máximo personal y realiza tu hoja personal de monitoreo del pico flujo:
Cuando el asma esté bajo control y sin síntomas, regsitrarás durante dos semanas para encontrar tu máximo valor personal. Cada persona tiene el suyo dependiendo de la edad, sexo y altura. Este valor con el tiempo podrá ir aumentado en la medida que mejore con el tratamiento. Pero en base a este valor máximo personal de pico flujo, se establece tu plan de automanejo.
Zona Verde (80 a 100% de tu máximo personal)
Tu asma está bajo control. Estás sin síntomas.
Debe realizar la medicación habitual que te indico tu médico.
Controla los factores ambientales
Usa broncodilatadores antes del ejercicio
Zona Amarilla (50 al 80% de tu máximo personal)
Tienes un episodio de asma. Debes variar tu medicación preventiva aumentándola según te lo indico tu médico.
De no mejorar en 20 a 60 minutos (pasar a Zona Verde), debes ir a verlo.
Zona Roja (menos de 50% de tu máximo personal)
Toma primero medicación corticoide oral
Llama a tu médico inmediatamente o concurrí a una guardia de tu hospital o sanatorio.
Debes ajustar tu medicación según lo convenido con tu médico
Tu médico además tratará tus síntomas rinosinusales o de reflujo gástrico si están presentes.

¿Qué hacer ante una crisis?
Debes estar atento a tus signos avisadores de crisis, y si aparecen medí tu función pulmonar con el medidor de pico flujo.
Determinarás en que zona te hallas y seguirás las pautas de tratamiento que te escribió el médico para esa zona.
Identifica y aléjate de posibles desencadenantes.
Vigila que te estes realizando correctamente las maniobras de aerosol o nebulizaciones.
Si tenés una duda llama a tu médico.
Mantente calmo y relajado.
Descansa.
Revisa los datos o signos de alarma
Fatiga, silbidos o tos que no mejora a pesar de la correcta aplicación en forma y dosis de la medicación indicada por tu médico
Tus mediciones de pico-flujo no mejoran o empeoran a pesar del tratamiento( menos del 50% de tu máximo).
Signos de atención en tu respiración: tus labios o uñas están azulados, en cada respiración tu cuello y caja torácica hace mucho esfuerzo, respiras más de 30 veces por minuto, no puedes caminar por la fatiga, alteración del estado de conciencia (somnoliento).
Entonces pide ayuda a un familiar, amigo o vecino y concurre a una guardia del hospital más cercano.
¿Qué no hacer?
No bebas mucha agua.
No respires adentro de una bolsa.
No te apliqués sedantes.
¿Qué es un plan de tratamiento?
Es el conjunto de reglas y recomendaciones que debes seguir para tener el asma bajo control y poder realizar todo lo que te gusta sin que el asma te lo restrinja.
Comprende el reconocimiento de :
tus factores desencadenantes y como saber controlarlos/evitarlos
reconocimiento temprano de crisis y como actuar
un plan de automanejo con pico-flujo espiratorio
Mi plan de tratamiento es (COMPLETAR):
TRATAMIENTO NO FARMACOLOGICO DEL ASMA BRONQUIAL
Asma y Alergia
En muchos pacientes con asma , la alergia es el principal factor desencadenante.
No todas las personas asmáticas son alérgicas y vicecersa.
Alergia quiere decir que tu organismo responde con el sistema inmune(defensas) ante determinadas sustancias ambientales (alérgenos) de manera exagerada y desencadena una elevación de anticuerpos (inmunoglobulina E o IgE) que provoca: eczemas, urticarias, conjuntivitis, sinusitis, rinitis o crisis de asma.
Para saber que alérgeno el paciente tiene especial sensibilidad se debe hacer a través de la determinación en sangre de un anticuerpo llamado IgE y pruebas intradérmicas (prick test).
Una vez individualizado en los niños se debe realizar un estricto control ambiental para evitarlos (ver más abajo). Si se falla se puede intentar un tratamiento desensibilizante a través de vacunas, pero estos tratamiento son largos. Su efectividad no se puede evaluar menos de seis meses a un año y los tratamientos a menudo se realizan por 3 a 5 años. Son especialmente efectivos en las alergias a pólenes y hongos.
Aspectos psicológicos en el asma
El organismo es uno sólo cuerpo y mente. Las enfermedades traen cambios psicológicos de adaptación y también estos pueden expresarse a través de reacciones corporales. Los pacientes con asma relacionan frecuentemente diferentes emociones (stress, miedos, ansiedades) a síntomas por asma. Ya se comentó que la risa y el llanto en algunos generan crisis de broncoespasmo. Como cualquier enfermedad crónica, el asma puede provocar reacciones en el individuo y su entorno de "beneficio secundario" por el cual el enfermo no desea su curación, pues estando atendido y ciudado (sobreprotegido) le permite evitar responsabilidades u obligaciones. Esto también vale a veces para la familia quienes necesitan mantener una relación de "dominio" sobre alguien enfermo. El médico debe estar atento a identificar estos beneficios secundarios inconcientes, y solucionarlos a través de la psicoterapia como manera de llegar al buen control del asma.
Kinesiología
Es un parte importante del tratamiento. Existen varias técnicas tendientes a disminuir la falta de aire (disnea) y que sirven para autocontrolarse: por ejemplo la práctica de la respiración con labios entrecerrados (5 a 10 min 2 a 4 veces al día), la respiración diafragmática o abdominal (10 a 15 min cada 4 hs.), y los cambios posturales (sentado con el tronco hacia adelante).
Se practicará con su kinesiólogo y/o médico la manera de realizarla.
Control Ambiental
Es imprescindible mejorar el ambiente donde vives, sin que ello altere tu estilo de vida. Por ello recomendamos tomar las siguientes medidas de control ambiental:
1.El dormitorio deberá reunir las siguientes características:
-Ser la habitación mejor ventilada y soleada de la casa/dpto.
-Tener pocos muebles y adornos,para que no se deposite polvillo sobre su superficie.
-El piso debe ser de parquet o cerámica. No debe estar alfombrado (acumulan polvo y ácaros,siendo su limpieza dificultosa), aunque sea el dormitorio.
-Se prefieren paredes lisas,pinrtadas o empapeladas. Las de "salpicré"o muy porosas son colectoras de polvo.
-Las cortinas deben ser fácilmente lavables,por lo menos una vez por mes. Se deben evitar los cortinados.
-La almohada y el colchón deben ser de espuma de goma, lavables. Los de lana acumulan muchísmos ácaros se debn descartar. Si no fuera posible, envolverlos con fundas impermeables. Las frazadas y cubrecamas deben ser lavables por lo menos dos veces por mes con agua caliente (55 grados). Se prefieren las mantas de material sintético. Airear la ropa de cama evita la reproducción de ácaros.
-Lava la ropa de cama con agua muy caliente semanalmente.
-En el dormitorio, para los niños, se prefieren los juguetes de madera o plástico. Cuando no se puedan evitar los de peluche,lavarlos una vez a la semana.
-La limpieza se hará con aspiradora y/o trapo de piso húmedo,en pisos o muebles. No sacudir o plumerear.
-Debe ponerse especial atención en la limpieza de zócalos debajo y detrás de los muebles, debajo de la cama. Los colchones deben ser aspirados una vez por semana.
-Los interiores de los armarios deben aspirarse y/o limpiarse con trapo húmedo. Al guardarse hasta el otoño las mantas y pulóveres,deben mantenerse limpios en bolsas de polietileno.Las puertas de los placards deben permanecer cerradas.
-Evitar plantas y flores en dormitorios y plantas o flores frecuentemente alergizantes(tilos, plátanos)
2.En el resto de la casa:
-Deben evitarse los sillones o almohadones rellenos con plumas o con mezcla de lino, estopa, yute, cáñamo, y/o algodón, y tapizados con tejidos. Se preferirá los de espuma de goma tapizados con cuero o plástico.
-No fumar ni activa ni pasivamente.
-Idealmente no debería haber mascotas (animales domésticos de sangre caliente:perros, gatos, aves y cobayos) dentro de la vivienda. Si por motivos afectivos no fuera posible separarse de ella, deberán ser bañados una vez por semana, y evitar que ingresen al dormitorio.
-La biblioteca ideal es la que tiene puertas para proteger a los libros del depósito del polvo. Si no, debe aspirárselos y limpiar los estantes con frecuencia. Aunque más incómoda, se prefiere la disposición horizontal y fuera del dormitorio.
-Evitar los olores fuertes e irritantes: desodorantes de ambientes, pintura, naftalina, insecticidas en aerosol, lavandina. Usar extractores de aire en la cocina.
-Evitar la reproducción de cucarachas y otros insectos. Los insecticidas derivados del piretro son poco tóxicos y menos alergizantes que el resto. Hay que ventilar el ambiente luego de la aplicación.
-Debe evitarse las manchas producidas por hongos en paredes y techos. Limpiarlas con funguicidas. No usar humedificadores ambientales
-Mantener bien ventilados los lugares húmedos.
3.Otras recomendaciones:
-Debe evitarse la exposición ambiental a lugares con mucho polvo (obras en construcción). Si fuera imprescindible usar barbijo de protección.
-Los domicilios eventuales (casa de fin de semana, vacaciones) que hayan estado cerrados y sin ventilarse por mucho tiempo, deben ser abiertos, aireados y aspirados antes del ingreso de una persona alérgica.
-Se debe tener especial atención a la exposición laboral a sustancias muy alergénicas.De ser imprescindible,se debe usar barbijo.
4.Una mención especial merece el tabaco. Es uno de los irritantes más fuertes que provoca inflamación y broncoespasmo. Los hijos de padres fumadores tienen 2 a 5 veces más enfermedades del aparato respiratorio que los hijos de los padres no fumadores.
Deportes y Asma
Al contrario de lo que la gente cree el paciente con asma puede y debe realizar actividad física. Recuerde que en las Olimpíadas de 1984 más de 64 atletas tenían asma y el 11% del equipo olímpico de Estados Unidos también lo tenían llevándose 43 medallas.
Es recomendable que una vez que el asma esté controlada y bajo tratamiento realice ejercicios. La natación es recomendable. Otros deportes son: krate, remo, y los deportes de coordinación (fútbol, basquet y volleyball
En todos los casos se deben seguir los siguientes pasos:
Precalentamiento: 10 minutos
Actividad elegida
Enfriamiento gradual: 5 minutos.
En caso de estar con algunos síntomas (tos, sibilancias escasas), se debe realizar 2 aplicaciones de un broncodilatador 30 minutos antes del ejercicio programado. En este caso si se puede elegir un horario con menos frío, humedad y viento mejor. Si se está con muchos síntomas o descenso del pico flujo es mejor no realizar ejercicios.
Escuela
Es la causa más común de ausentismo escolar y una de las causas injustamente que generan más incapacidad en la actividad física en la escuela. El niño adecuademente tratado puede realizar una intensa actividad deportiva por lo que se debe instruir a maestros y padres acerca del rol del ejercicio en el niño. Sólo debe faltar a clase si se presentan algunas de las siguientes situaciones: fiebre, silbidos, tos o falta de aire que no se alivia con la medicación, pico flujo menor del 65% del teórico.
Embarazo
El asma mejora en la tercera parte de las mujeres, empeora en la tercera parte y permanece igual en el otro tercio. Es importante recordar que los bebes de madres con asma mal controlada nacen con menor peso y mayores complicaciones periparto, por lo que se debe insistir en el buen control del asma durante el embarazo.
En general casi todas las drogas se pueden usar sin riesgo de malformaciones incluso en el primer trimestre.
Para cualquier consulta concurra con turno al Consultorio Externo de Neumotisiología del Hospital (ver turnos)
Queda hecho el depósito que establece la ley 11.723.ã 1998. Dr. Martín L. Sívori.
Objetivos
Con respecto a mi problema pulmonar crónico quiero promover:
Estar activo/a sin tener síntomas. Poder tener una actividad física más intensa.
Tener la menor cantidad de fatiga, tos y expectoración posible
Conocer las diferentes formas de tratamiento
Saber que hacer cuando tengo una crisis de fatiga
Aplicarme correctamente el tratamiento inhalatorio
¿Cómo funciona normalmente el aparato respiratorio?
Está compuesto por diferentes estructuras: nariz (fosas nasales), cuerdas vocales (laringe), tráquea, bronquios y alvéolos. Estos tres últimos forman los pulmones. La nariz sirve no sólo para el sentido del olfato, sino para limpiar el aire que se aspira y debe entrar a los pulmones, y para calentarlo. Ud respira por la nariz?. Luego el aire pasa por la laringe, tráquea y bronquios. Finalmente llega a los alvéolos que se encargan de transferir el oxígeno del aire a la sangre. El aparto respiratorio en el revestimiento interno de la tráquea y bronquios (mucosa), presenta glándulas y pelitos que defienden a él de los contaminantes ambientales e infecciosos. El humo del cigarrillo altera la mucosa.
¿Qué es la EPOC ?
Es una sigla que significa " Enfermedad Pulmonar Obstructiva Crónica ". Esta enfermedad, como su nombre lo indica, se caracteriza por ser la consecuencia final de 25 a 30 años de tabaquismo e implica que los bronquios se comienzan a cerrar como consecuencia del daño del humo del tabaco. Esto provoca que el aire que pasa naturalmente fácil a través de ellos, comienza a hacerlo con más dificultad, sintiéndolo el paciente como falta de aire, fatiga o "disnea" . Aparece alrededor de los 20 a 25 años de exposición (35 a 45 años de edad), primero al realizar esfuerzos (practicar un deporte o subir escaleras), y con el correr del tiempo se va haciendo cada vez presente a esfuerzos menores. Por ello la consulta precoz al médico diagnosticará la situación tempranamente. Acompañando a la disnea, casi siempre se observa la presencia de tos y/o expectoración diaria de predominio matutino.
¿Qué es el enfisema y la bronquitis crónica ?
Son dos formas de presentación de la EPOC que habitualmente coexisten. El enfisema es la formación en el pulmón de "bullas o quistes" de tejido pulmonar no funcionante, y es la consecuencia generalmente del tabaco. La Bronquitis Crónica es la inflamación por largo tiempo del revestimiento del bronquio (mucosa) que se inflama y produce mucha mucosidad (tos y expectoración diaria).
¿Cómo se debe hacer el control?
La consulta debe ser hecha en forma precoz. Corresponde realizar una completa historia clínica y exámen físico para ver el impacto que ha provocado el tabaco en el organismo. Luego se debe tener una radiografía de tórax, análisis de sangre, medición del oxígeno arterial (gases en sangre), y un exámen funcional respiratorio o espirometría. La espirometría es un estudio que consiste en soplar en un aparato computado y medir al paciente la capacidad respiratoria que tienen los pulmones y el grado de obstruccción bronquial que poseen. De ella dependerá evaluar el grado de compromiso de la enfermedad y determinará gran parte del tratamiento a seguir. Debe ser realizada en forma periódica para controlar la marcha del tratamiento.
¿Cúal es el tratamiento?
El tratamiento debe ser individualizado, dependiendo de las características de cada paciente y teniendo en cuenta el grado de severidad de la obstrucción bronquial. La Rehabilitación Pulmonar comprende el conjunto de medidas a tomar por el especialista para devolverle el máximo de la capacidad funcional en comunión con otras especialidades afines que conforman un equipo de trabajo.
¿Cómo está conformada el tratamiento completo de la EPOC?
Está formada por:
Cesación del tabaco
Medicación
Kinesioterapia Respiratoria
Entrenamiento muscular
Nutrición
Oxigenoterapia Domiciliaria
Educación para el paciente y la familia
Vacunas
Veremos a continuación cada uno de ellos:
Medicamentos
Existe una gran variedad de medicamentos para administrar a un paciente con problemas respiratorios crónicos.
Los medicamentos pueden ser administrados por boca,inyectables (sólo en la emergencia), y en forma de aerosol o nebulización.
Los medicamentos no son iguales para todos los pacientes, pero generalmente se usan:
A) BRONCODILATADORES:
Lo que hacen es relajar el músculo que rodea a la vía aérea,permitiendo que el bronquio aumente de tamaño y pase más aire, aliviando el broncoespasmo y la fatiga consecuente. Existen diferentes tipos de broncodilatadores. Algunos se pueden tomar por boca como la teofilina o aminofilina. Otros se pueden administrar a través de aerosoles o nebulizaciones. Según su manera y lugar de actuar en los bronquios, se los divide en: 1) los que actúan sobre la vía aérea central más grande, disminuyendo el volúmen y viscosidad de las secreciones (ipratropium=.................................................................); 2) los que actúan sobre la vía aérea más periférica y pequeña (salbutamol o fenoterol=.............................................................................................................)
Mi/mis broncodilatador/es es/son: .............................................................
....................................................................................................................
En general los inhalados se administran cada 4 a 6 horas según indicación médica y por vía oral cada 8-12 o 24 horas.
B) PREVENTIVOS O ANTINFLAMATORIOS (si los usa)
Algunas veces el mecanismo del estrechamiento bronquial (broncoespasmo) provoca una inflamación especial con una exagerada sensibilidad a muchos estímulos, que provocan mayor estrechamiento bronquial. Sólo en ese caso su médico podría indicarlo este tipo de medicación. Se pueden dar por boca, inyectables o en aerosoles. Los de administración por boca o inyectables (corticoides) sirven para la urgencia y son de exclusiva indicación médica, pues su administración crónica genera problemas.
Mi preventivo es...............................................................................
C) ANTIBIOTICOS:
Están indicados si a causa de una infección bacteriana se produce una desmejoría de la función pulmonar, mayor producción de moco, cambios en sus características( vira el color hacia el amarillento/verdoso), mayor fatiga y obstrucción bronquial.
¿Hacen daño los aerosoles?
Para los broncodilatadores existe la creencia que provocan problemas cardiológicos y generan con el uso crónico adicción y dependencia.
Con respecto a los problemas cardiológicos, en las dosis convencionales (2 aplicaciones de aerosol o 20 gotas de la solución para nebulizar hasta cada 4 a horas) jamás se ha reportado su toxicidad. No hay evidencia científica que el uso crónico genere adicción y dependencia, más bien que si un paciente debe requerir uso frecuente de broncodilatadores, no es por adicción y dependencia sino porque su vía aérea está estrechada y necesita medicación.
¿Qué efectos colaterales tienen los aerosoles?
Los broncodilatadores provocan temblor fino en las manos y palpitaciones, señal que la droga se ha absorbido y está haciendo efecto beneficioso sobre el pulmón. Los buches posterior a la administración y la correcta aplicación del aerosol, disminuyen estos efectos colaterales.
Los preventivos a dosis moderadas a importantes pueden provocar disfonía o dolor de garganta por crecimiento de un hongo. Para dsiminuir su incidencia se lo debe usar antes de las comidas con enjuague y buches luego de su aplicación. Cuando se deben aplicar dosis importantes se debe usar aerocámaras.
¿Qué efectos colaterales tienen los corticoides orales o inyectables?
Más arriba decíamos que no a la automedicación. Provocan su uso crónico mayor riesgo de úlcera gastroduodenal, aumento de peso, cataratas, inmunosupresión, menor crecimiento en los niños, osteoporosis y peligro de fracturas, hipertensión arterial y edemas, aumento del azúcar circulante(diabetes), acostumbramiento hormonal (se atrofian tus glándulas adrenales no pudiendolo suspender bruscamente so peligro de muerte), trastornos en la piel, aumento del apetito y de peso.
¿Cómo realizar una correcta inhalación del aerosol?
Agite el aerosol y retire la tapita.
Coloque el aerosol vertical entre el pulgar y el índice con la boquilla hacia abajo, frente a la boca abierta (5 a 10 cm), con la lengua afuera (sepa que algunos lo recomiendan entre los labios).
Inhale y sincrónicamente pulse el aerosol, una sóla vez respirando para adentro en forma lenta y profunda hasta su máxima capacidad respiratoria.
Mantenga la respiración unos 10 segundos aproximadamente.
Exhale lentamente contra los labios entrecerrados
¿Es igualmente efectiva el aerosol y la nebulización?
Realizadas ambas maniobras en forma correcta son igualmente efectivas. Las ventajas del aerosol son su practicidad para realizarlo en cualquier ámbito (fuera del hogar), evitar el costo y disponibilidad del equipo de nebulización.
¿Cómo se usa un espaciador o aerocámara?
Existen dispositivos que se colocan entre la boca y el aerosol para mejorar la calidad de la maniobra y se llaman "espaciadores o aerocámaras". Disminuyen la incidencia de efectos colaterales cuando se medica a altas dosis drogas preventivas.
Se usa de la siguiente manera:
Se coloca el aerosol en el extremo distal (alejado del paciente) y se agita.
Se vacía de aire en una espiración normal (sacar el aire para afuera)
Se coloca los labios alrededor del extremo proximal del espaciador o aerocámara y se pulsa el aerosol.
Se aspira lentamente hasta completar la máxima capacidad pulmonar.
Se mantiene el aire contando hasta 10.
Se saca el aire lentamente, volviendo a aspirar del espaciador/aerocámara en dos oportunidades más (sin volver a apretar).
¿Existen otros dispositivos para inhalar la medicación?
En nuestro país existen otros sistemas que administran la medicación: Turbohaler e Inhaler (similar a un silbato) que entregan medicación en polvo cuando el paciente inspira rápidamente hasta llenar completamente los pulmones; Rotadisk y Diskus (disco) que entregan también polvo; Autohaler y el Nebuhaler que a través de una válvula inspiratoria sólo entregan el aerosol si el paciente inspira adecuadamente.
¿Cómo realizar una correcta nebulización?
En adultos o niños mayores de dos años se debe realizar con una pieza o pipeta bucal (descartar las nasales o faciales), colocada en el dorso de la lengua con la boca abierta, respirando a través de ella el contenido de la nebulización (10 minutos). .
¿Qué tipo de nebulizadores existen?
Son de dos tipos: a) por jet de aire comprimido; b) ultrasónicos. Los primeros vehiculizan la medicación a través de oxígeno (hospital) o aire comprimido (domiciliario u hospital). Es ideal realizarla a través de un flujo de 8 L/min.
¿En quienes se debe usar?
En aquellos pacientes con dificultad en hacerse la administración correcta de aerosol incluso con aerocámara, y en ataques de fatiga severos.
¿Cómo debo mantener limpio el nebulizador?
La limpieza evita infecciones y hace durar más el material usado. La pieza bucal debe lavarse con agua caliente durante 30 segundos luego de cada uso. Secarlo con toallas descartables y conectándolo al nebulizador por 30 segundos. Guarde la pipeta adentro de una bolsita de plástico. Mantenga cubierto al nebulizador. No lave las tubuladuras.
Una vez por día lave con agua caliente y jabón blanco (ropa) la pieza bucal y enjuaguelo con abundante agua caliente. Séquelo con toallas descartables y conéctelo al nebulizador por 30 segundos.
Una o dos veces por semana sumerja por 30 minutos la pieza bucal en una solución una parte de agua destilada y dos de vinagre blanco. Séquelo de acuerdo a lo ya comentado.
El Programa de Rehabilitación Pulmonar de nuestro Hospital incluye:Cesación del tabaco
Para aquéllos pacientes que todavían fuman, es el principal , insustituíble y primer tratamiento a seguir.
El humo de tabaco tiene más de 2.000 sustancias tóxicas que produce varias enfemedades en distintos órganos del cuerpo: aparato respiratorio, corazón, vasos sanguíneos, tubo digestivo, sistema nervioso, aparato urinario, entre los principales. La persona que sigue fumando debe ser conciente que continuará el progresivo deterioro de su función pulmonar, y si lo deja, esa disminución con el correr de los años será similar al de la población no fumadora.
Ninguno de los tratamiento existentes podrá ser exitoso sino media la voluntad firme en dejar de fumar de la persona
Existen varias técnicas y estrategias para ayudar al paciente, que deben ser individualizadas en Programas especialemente diseñados.
Para aquéllos que dejaron de fumar, ya hicieron lo más importante. El especialista evaluará las consecuencias que ha tenido los años de fumar y le propondrá dentro de un Programa de Rehabilitación Pulmonar las medidas adecuadas a su caso.
Kinesioterapia Respiratoria
Es un pilar fundamental en una Programa de Rehabilitación Pulmonar. Existen dos grandes grupos de técnicas:
a)Las que disminuyen la disnea: practique con su kinesiólogo la respiración con labios entrecerrados (5 a 10 min 2 a 4 veces al día), la respiración diafragmática o abdominal (10 a 15 min cada 4 hs.), y cambios posturales (sentado con el tronco hacia adelante).
B)Las que disminuyen las secreciones y el broncoespasmo, mejorando la oxigenación y disminuyendo las infecciones: practique con su kinesiólogo el drenaje postural, la vibración y percusión y la tos controlada.
Entrenamiento muscular
Constituye uno de los pilares fundamentales de la Rehabilitación Pulmonar. Provocan una sustancial mejoría en la tolerancia al ejercicio,disminuyendo la disnea y mejorando la función cardiovascular y respiratoria. Está reservado para pacientes con un grado de obstrucción moderado a severo. Está basado en la realización de ejercicios intensos supervisados por un kinesiólogo y neumonólogo en un gimnasio especialmente acondicionado. El ejercicio se puede realizar en los miembros inferiores, superiores y respiratorios.
Nutrición
El aumento de peso (sobrepeso) provoca una mayor carga de trabajo respiratorio, además de todas las consecuencias que trae sobre el sistema cardiovascular (hipertensión arterial, hipercolesterolemia, arterioesclerosis, enfermedad coronaria, etc.). Por ello se debe cuidar que el peso nunca supere el 120% del peso teórico. En ese caso la confección de una dieta adecuada por el nutricionista que trabaje en el equipo ayudará a normalizar el peso, y por ende su función pulmonar.
La disminución de peso también puede acompañar al enfisema, por lo que su evaluación será acompañada con un plan especial de ejercicio y nutrición.
Oxigenoterapia Domiciliaria
En algunos pacientes se encuentra el oxígeno disminuído en la sangre, por lo que su diagnóstico es muy importante (mediante el análisis de gases en sangre u oximetría).El oxígeno es llevado o transportado desde los pulmones hasta las células (del corazón, los músculos, el cerebro, los riñones,etc) mediante la sangre arterial (la hemoglobina de los glóbulos rojos). Si este valor estuviera bajo (normal es mayor de 80 mmHg), se podría indicar la provisión de oxígeno. Existen en el mercado diferentes fuentes de oxígeno: el tubo grande u otras más pequeños portátiles, el concentrador y el oxígeno líquido, de diferente indicación según la vida social del paciente. El objetivo es que el paciente no pierda su movilidad y compromisos sociales, pero que reciba si lo necesita el oxígeno que necesita.
Vacunas
Existen dos tipos de vacunas que con la autorización de su médico de cabecera se deben administrar:
a)Antigripal: Se administra una vez por año (pues la protección dura 1 año)a mayores de 65 años o aquéllos que tienen enfermedades pulmonares o cardíacas crónicas o inmunodeprimidos. Según las recomendaciones de ese año de la OMS (Organización Munidal de Salud), tiene las partes de 3 tipos de virus respiratorios, que fueron los más frecuentes del invierno anterior.
b)Antibacteriana (contra el neumococo):Según las misma indicaciones se admistra cada 3 a 5 años, y da la protección contra 23 tipos de neumococo, que es la principal bacteria que infecta la vía respiratoria.
Algunas recomendaciones para la vida diaria
Haga una respiración profunda antes de hacer un trabajo extenuante.
Mientras Ud. exhala haga el trabajo.
Parese en la mitad de una escalera. Haga la respiración a labios entrecerrados y cuando espire prosiga subiendo dos o tres escalones. Descanse de vuelta si lo necesita. Repita la respiración a labios entrecerrados. Descanse todo lo que necesita hasta volver a sentirse bien.
Cada vez que va a levantar algo o llevar algo un poco pesado, respire hondo y espira contra los labios entrecerrados.
Si tiene que levantar los brazos o realizar una tarea elevándolos, primero inspire profundamente, y cunado espira contra los labios entrecerrados realice la tarea pensada.
Las tareas con los brazos gastan más energía que con las piernas. Realice movimiento pegados al cuerpo y lentos, coordinados con la respiración.
Cuando descanse es mejor sentarse que quedarse parado. No cruce las piernas.
Piense en las actividades en tiempo real. No se imponga realizarlas tan rápido como en otras épocas. Asigne algunas tareas a familiares y amigos. Sepa administrar su energía y tiempo !!!!
Descanse depués de comer por lo menos 30 minutos.
Duerma por lo menos 6-8 hs .
Distribuya las tareas en toda la semana. No todas en un sólo día !!!!.
Deje las tareas de mayor gasto de energía para el momento del día que Ud. sabe que se siente mejor. Use del broncodilatador previamente.
Cuando cocine trate de hacerlo para más de dos comidas, aprenda a usar el freezer y el horno a micro-ondas.
Cuando realice un trabajo fijese que todos las cosas que usará las tiene a mano.
Use carritos con ruedas para llevar cosas pesadas.
La postura es muy importante: esté parado con la espalda derecha, pies separados.
Use vestidos con botones o cierres al frente.
Los zapatos con cintas velcro de ajuste o elástico evitan que Ud. se tenga que agachar prolongadamente. Evite los cordones.
Para cualquier consulta concurra con turno al Consultorio Externo de Neumotisiología del Hospital (ver turnos)
Queda hecho el depósito que establece la ley 11.723.ã 1998. Dr. Martín L. Sívori.